脳神経外科からのお知らせ
お知らせはありません
地域の先生方へ(診療科の特徴)
奈良県西和地域を診療圏とし脳神経外科全般にわたり診療を展開しています。脳卒中に関しては2019年に脳卒中・循環器病対策基本法が施行された際に、一次脳卒中センターに認定され、脳梗塞超急性期に対するtPA静注療法、さらにその後の血管内治療(血栓除去術および血管形成術)を24時間体制で提供し、積極的な急性期脳卒中治療を行っています。脳動静脈奇形、未破裂脳動脈瘤や閉塞性脳血管障害の予防的治療も血管内治療および開頭手術を吟味し、積極的に行っています。
一方、脳腫瘍の治療については県下の中核施設として多くの症例を治療し、集学的治療を必要とする悪性脳腫瘍や頭蓋底腫瘍も関連各科、提携病院の協力を得て症例数が増えております。脊椎脊髄疾患、また顔面けいれんや三叉神経痛といった機能外科も行っており、小児から大人に至るすべての脳神経外科治療を当院で完結できる体制を整えております。
主な診療内容
脳卒中・頭部外傷などの脳神経外科緊急疾患に対する治療
脳神経外科専門医、脳卒中専門医、脳血管内治療専門医、脳卒中の外科技術指導医等の資格を有するスタッフが常時オンコール体制で待機し、24時間CT/MRI撮影、脳血管撮影の検査、必要な外科手術や血管内手術を迅速に行います。
脳卒中に対する外科治療
- くも膜下出血:生命の危険に瀕する重症疾患であり原則的に超急性期外科治療を心がけております。脳動脈瘤に対しては脳動脈瘤開頭クリッピング術、血管内動脈瘤コイル塞栓術をその都度議論して患者さんの負担が少ない手術を行っております。脳動静脈奇形や硬膜動静脈瘻などは開頭術、血管内手術を組み合わせた複合治療を、未破裂動脈瘤に対してもエビデンスや患者さんのご希望に沿った治療を心がけております。モヤモヤ病などの小児例でも小児科と連携して手術治療を行っています。
- 脳内出血:病態に応じて積極的に小開頭手術や神経内視鏡手術で低侵襲治療を行っております。
- 脳梗塞:脳梗塞発症超急性期に主幹動脈閉塞症に対しては積極的にtPA静注療法、血栓回収術や血管形成術を行い、再発予防治療として各血管へのバイパス(中大脳動脈、後下小脳動脈、上小脳動脈、後大脳動脈など)手術や血管内形成術を、頸部内頚動脈狭窄症に対してステント留置術(CAS)、血栓内膜剥離術(CEA)を選択して施行しています。
当センターでは脳卒中に対する外科治療症例が県下でも他の類をみないほど多くの患者さんを治療しております。
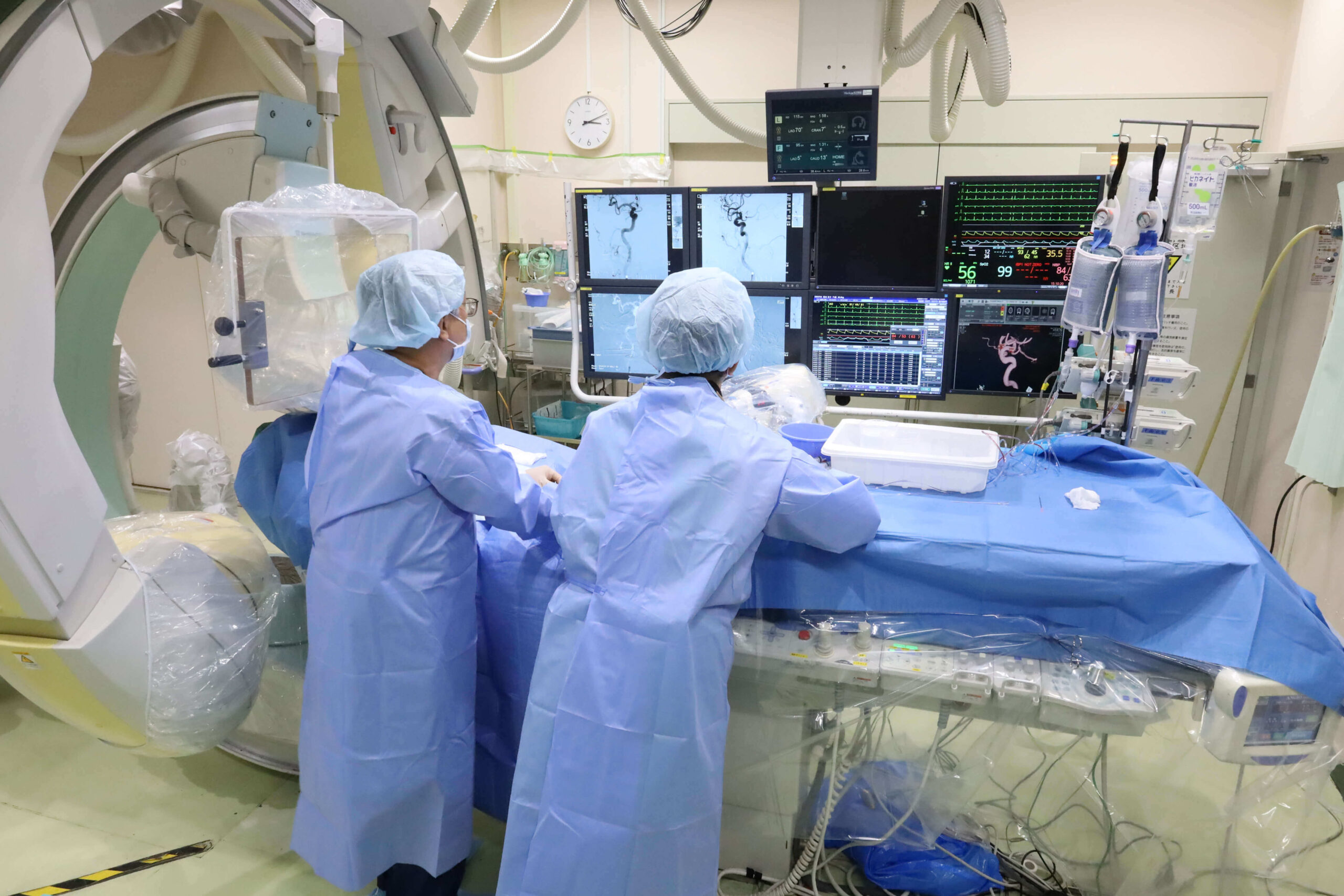
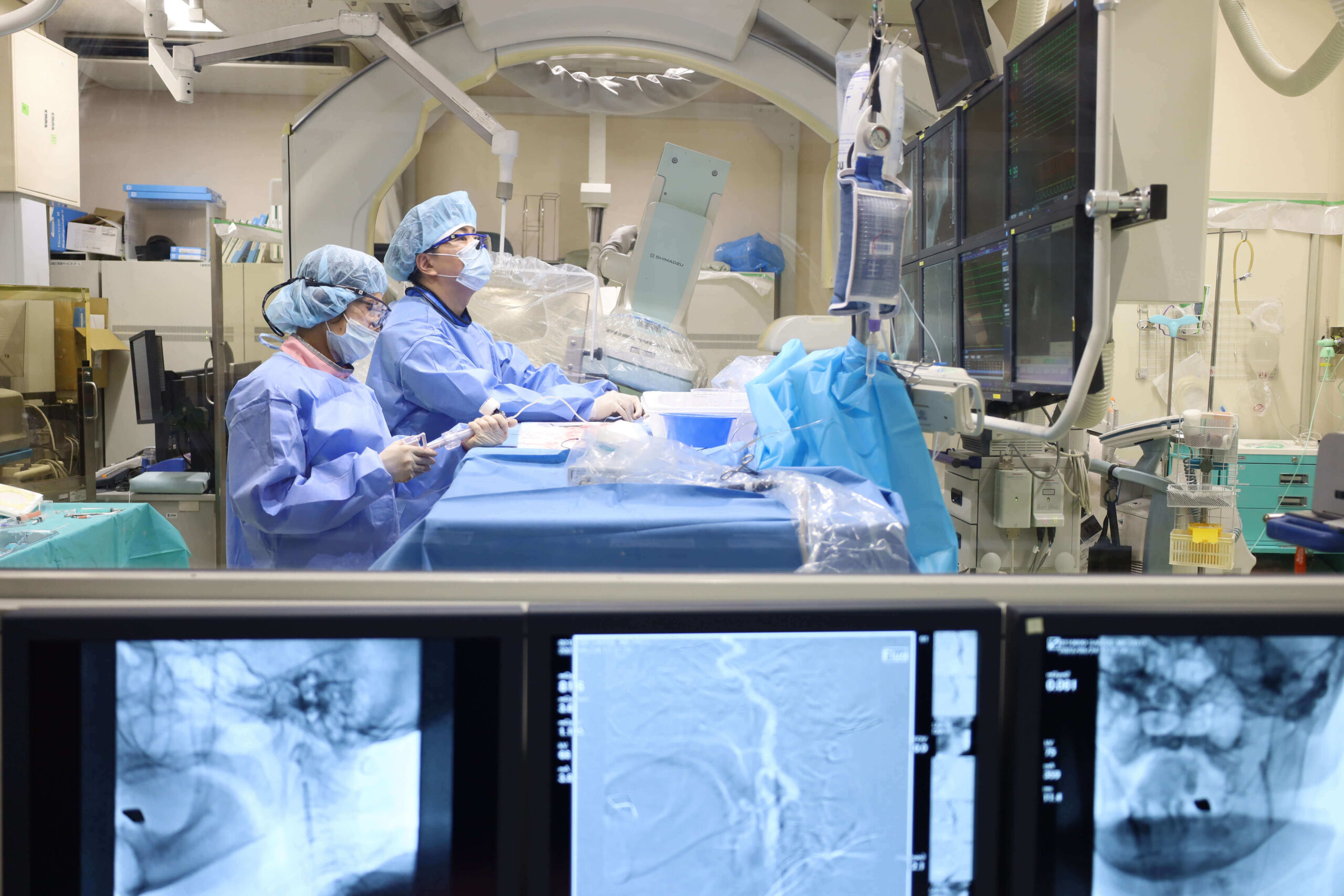
脳腫瘍に対する集学的治療
脳腫瘍(良性、悪性に限らず)、下垂体部腫瘍に対して神経放射線学的診断を緻密に行ってから術中モニタリング、neuronavigationシステム、神経内視鏡、手術顕微鏡による蛍光造影を取りいれた開頭・経鼻手術を積極的に行っております。術中組織診断、術後組織診断に応じて腫瘍内科、各科と連携をとりながら集学的治療を継続してまいります。
特に聴神経腫瘍や頭蓋底髄膜種といった極めて手術困難といわれる腫瘍に対しても積極的に外科開頭手術を前述の術前シムレーション、術中脳神経刺激モニタリングを駆使して治療にあたっておりますし、必要に応じて術前腫瘍への栄養血管に血管内塞栓術を施して安全な手術を心がけております。
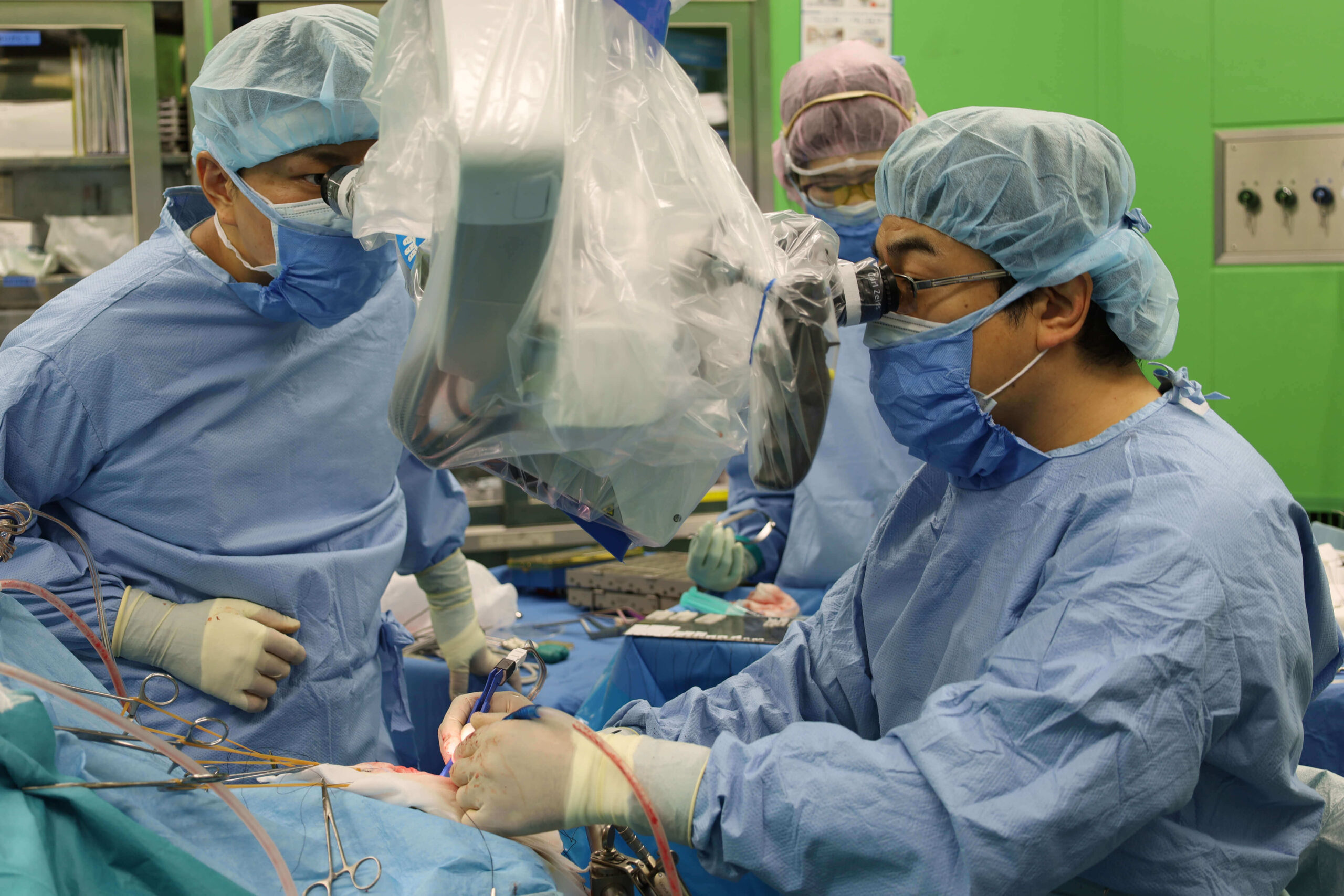
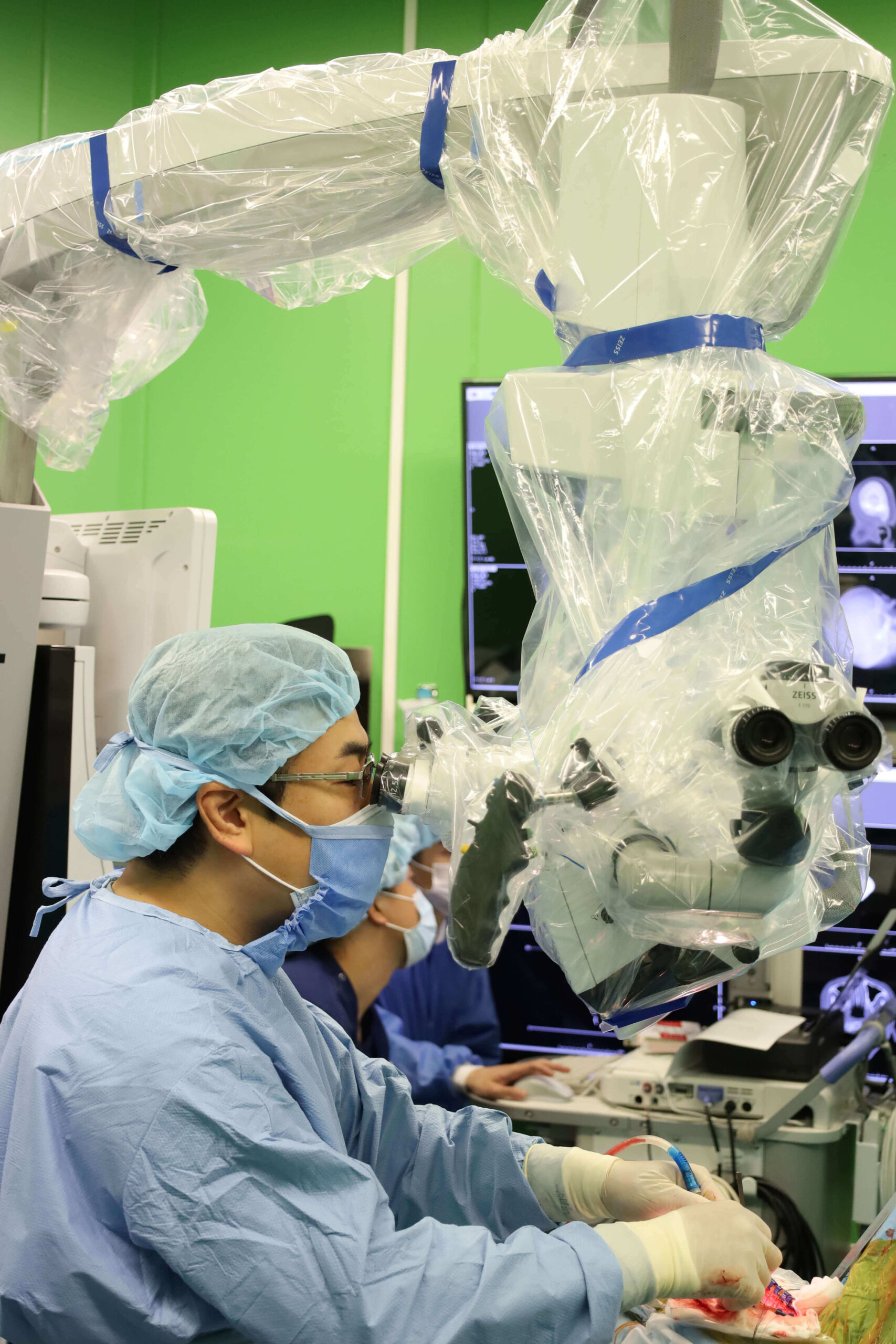
機能的疾患に対する外科治療
顔面けいれん、三叉神経痛、舌咽神経痛に対して外科治療を行っております。稀な疾患ですが当センターでは症例数を増やしております。原因不明な歯痛・顔面痛・頸部痛などで困っておられる際は紹介いただければ幸いです。
脊椎・脊髄疾患に対する外科治療
脊柱管狭窄症、椎間板ヘルニア、側弯症などの脊椎疾患や脊髄腫瘍、脊髄血管奇形といった脊髄疾患に対しても脊髄外科専門医・指導医が積極的に外科手術や血管内手術を行っております。整形外科(脊椎脊髄外科)とも連携をとっております。
水頭症治療
最近、認知症の原因として取り上げられる正常圧水頭症の外科治療に内視鏡治療や、小児における水頭症の神経内視鏡治療を積極的に行っております。
診療実績
| 手術 | 2020年 | 2021年 | 2022年 |
|---|---|---|---|
| 総計 | 371 | 338 | 283 |
| 脳腫瘍摘出術 | 41 | 38 | 26 |
| 脳動脈瘤手術 | 49 | 54 | 33 |
| 血行再建術 | 69 | 49 | 57 |
| 脳内出血手術 | 32 | 19 | 18 |
| 脳動静脈奇形手術 | 2 | 3 | 2 |
| 頭部外傷手術 | 101 | 91 | 58 |
| 脊髄脊椎手術 | 14 | 14 | 11 |
| 血管内手術 | 19 | 33 | 56 |
| 水頭症手術 | 33 | 24 | 7 |
| その他 | 11 | 13 | 11 |
脳神経外科診療実績 ※2022年4月~2025年3月
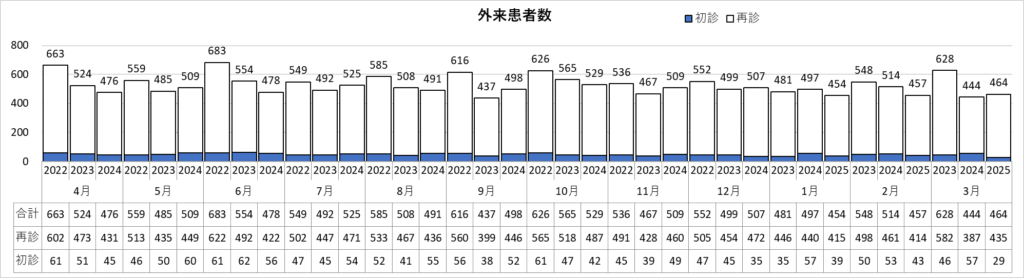
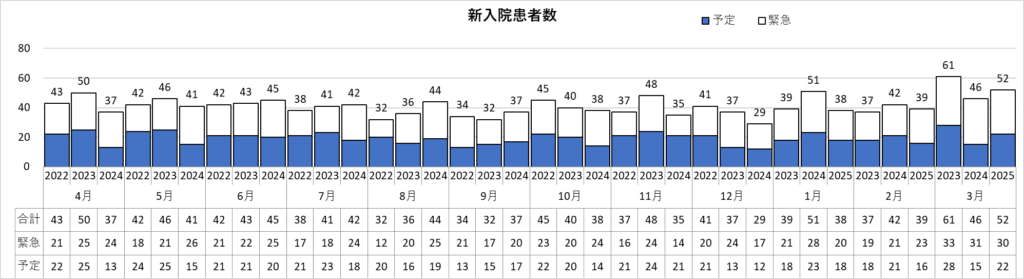
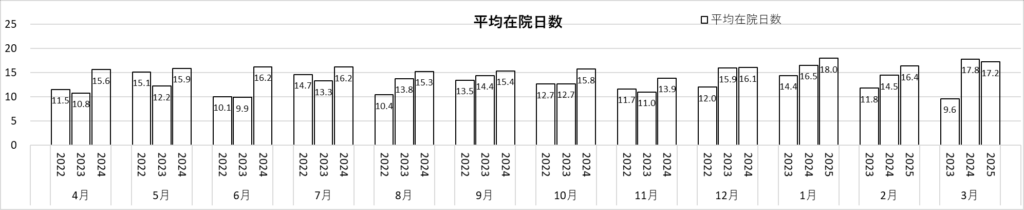
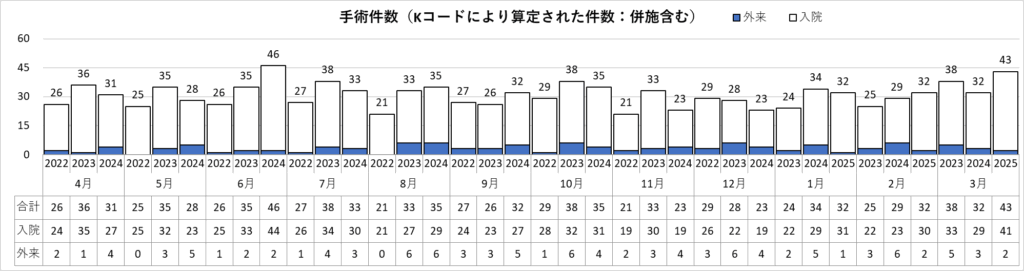
更新日
2025年4月1日
診療部門
主な疾患と治療
くも膜下出血
脳の動脈にできた瘤(脳動脈瘤)が破裂することにより発症します。突然の激しい頭痛、嘔気嘔吐、意識障害などが主な症状です。
病院へ受診(救急搬送)された患者さんの瘤はいったん出血が止まっているのですが、放置すると再破裂を起こします。 再破裂予防の処置を行うことが極めて重要です。
くも膜下出血を発症された破裂脳動脈瘤に対して脳動脈瘤ネッククリッピング術を行っています。動脈瘤の部位や性状に応じて血管内手術による脳動脈瘤コイル塞栓術も選択します。
未破裂脳動脈瘤
未破裂脳動脈瘤は一般成人の約4~6%がこれを有すると言われています。 近年脳ドックの普及やCT 、MRIなどの普及により、急激に多く発見されるようになってきています。未破裂脳動脈瘤は大きくなって神経を圧迫して症状を出すことがごく希にありますが、一般的には無症状です。
破裂すれば、くも膜下出血を発症します。正確な破裂率は未だ不明ですが概ね年間1%程度と考えられています。
未破裂脳動脈瘤が発見された場合には、その医学的情報について正確かつ詳細なインフォームド・コンセントを行なった上で治療法を選択し提案させていだきます。 動脈瘤が硬膜内にある場合には原則として手術的治療を検討します。
脳動脈瘤ネッククリッピング術を第一選択に行っていますが、 動脈瘤の部位や性状に応じて血管内手術による脳動脈瘤コイル塞栓術も選択します。また、慎重に経過観察を行う方針とする場合もあります。
脳内出血
突然の頭痛・意識障害・片麻痺・失語症・構語障害などで発症します。症状は出血の部位や大きさにより様々です。
高血圧症が原因で発症する場合が多く、高齢者の場合は脳の血管にアミロイドという物質が沈着して血管壁が弱くなり発症する場合が有ります。開頭による血腫除去術やCTを用いた定位的血腫吸引術を使い分けて手術を行っています。
機能予後を重視し理学療法士・言語療法士と連携を取りながら治療を進めています。また、リハビリテーション専門病院と連携し、早期のリハビリテーション治療にも力を注いでいます。
脳梗塞(虚血性脳血管障害)
突然の片麻痺・感覚障害・失語症・構語障害・意識障害などで発症します。
脳梗塞に対する急性期治療を行うとともに血行再建術 ( バイパス術 や内頸動脈血栓内膜剥離術)などの慢性期予防的治療も積極的に行っています。機能予後を重視し理学療法士・言語療法士と連携を取りながら治療を進めています。また、リハビリテーション専門病院と連携し、早期のリハビリテーション治療にも力を注いでいます。
頸部内頸動脈狭窄症
症候性および無症候性内頸動脈狭窄症に対して脳梗塞の予防目的の手術である内頸動脈血栓内膜剥離術(CEA)を第1選択に行っています。
高齢者,冠動脈疾患の合併などのハイリスク症例には頸動脈ステント留置術(CAS)も選択します。
頸動脈病変にしばしば合併する心臓の冠動脈疾患に対しても豊富な経験を誇る循環器病研究センターとの連携によりスムーズに対応できるのが当センターの特徴のひとつです。
脳腫瘍
良性脳腫瘍
髄膜腫や聴神経腫瘍などの良性腫瘍に対して、腫瘍周囲の大切な組織(神経,血管,脳実質など)を傷つけないよう手術を行うために、数々のモニタリング(監視)を行いつつ、顕微鏡下手術(マイクロサージェリー)の技術を駆使して安全に最大限の摘出を行います。
下垂体腺腫に対しては、経蝶形骨洞的下垂体腫瘍摘出術を行い低侵襲手術を実践しています。
悪性脳腫瘍
神経膠腫などの悪性脳腫瘍は手術で完全に摘出することが難しく、手術後、放射線治療や抗がん剤による化学療法が必要となります。
腫瘍摘出術、放射線療法、化学療法を適切に組み合わせ、患者さんのQOLを最大限に尊重した治療を実践します。
三叉神経痛や顔面痙攣
三叉神経痛は顔面や口の中に電気が走るような、もしくは針で刺すような鋭い痛みが瞬間的に起こります。 歯を磨いたり、 顔を洗ったり、食事をしたりする動作にて痛みが誘発されます。
内服薬の治療(カルバマゼピン)にて一定の効果を認める場合がありますが、効果が不充分な例に対して外科的治療が選択されます。
顔面痙攣は一側の目・口の周囲・頬の筋肉がピクピクと勝手に動く疾患で、緊張すると増強する傾向があります。有効な内服薬はなく、ボツリヌス療法が行われる場合がありますが、治療効果の持続性と根治性の観点から外科的治療が選択されます。両疾患とも、頭の中で,脳の神経(三叉神経、顔面神経)が脳の小さな血管で圧迫,刺激されて起こると考えられています。全身麻酔下で顕微鏡を使って、神経を圧迫している血管を移動させる手術(微小血管減圧術)が効果的です。 当科では、これらの手術を万全の安全管理のもとに行っています。
頭部外傷
急性硬膜外血腫や急性硬膜下血腫など、緊急対応が必要な疾患に対して迅速な外科的手術を行います。
慢性硬膜下血腫は、比較的ご高齢の方が頭部を打撲したあと、少し時間が経ってから徐々に血腫が形成される病気です。局所麻酔にて頭蓋骨に小さな孔を開けて貯まった血腫を洗い流す手術を行います。
施設認定
- 日本脳神経外科学会専門医認定訓練施設
- 日本脳神経外科学会専門医研修プログラム施設
- 日本脳卒中学会認定研修教育病院
スタッフ紹介

弘中 康雄
医学博士
部長
奈良県立医科大学臨床教授
専門分野
脳・脊髄腫瘍の外科治療(聴神経腫瘍、頭蓋底腫瘍、経鼻的下垂体手術を含む)・脳血管障害の外科治療(脳動静脈奇形手術、巨大動脈瘤に対するバイパス併用下手術を含む)神経血管減圧術
神経内視鏡手術
脊髄外科治療
脳外科全般
専門医
日本脳神経外科学会認定専門医・指導医
日本脳卒中学会認定専門医・指導医
日本脊髄外科学会認定医
日本脳卒中の外科学会技術指導医
脊椎脊髄外科専門医
日本臨床神経生理学会認定医(術中脳脊髄モニタリング)

桝谷 鷹弘
医員
専門分野
脳神経外科全般
専門医
日本脳神経外科学会
日本脳神経血管内治療学会
日本脳卒中学会

福永 幹
医員
専門分野
脳神経外科一般
専門医
日本脳神経外科学会脳神経外科専門医
日本脳卒中学会専門医
日本脳神経血管内治療学会専門医

竹島 靖浩
非常勤
専門分野
脊椎脊髄外科治療
脳神経外科全般
専門医
日本脳神経外科学会指導医・専門医
日本脊髄外科学会指導医
日本脳卒中学会認定専門医・脊椎脊髄外科専門医

冨田 斗真
非常勤
専門分野
脳神経外科一般



