腹腔鏡手術について
がんに対する腹腔鏡手術
腹腔鏡とは
-
腹腔とはなんでしょう?
-
身体の中には長い腸が折りたたまれるようにしてお腹全体に存在していますが腸と腸の隙間の空間のことを腹腔と呼びます。
-
腹腔鏡とはなんでしょう?
-
胃を観察することができる胃内視鏡、膀胱の中なら膀胱鏡、つまり腹腔内を観察することのできる道具が、腹腔鏡(写真上)ということになります。特殊な道具で腹腔にガスを注入して隙間を広げ、十分に広がったところで腹腔鏡を挿入すると腹腔内(お腹の中)の様子がテレビ画面に映し出せるようになります。このような、腹腔鏡を用いて行う手術なので腹腔鏡手術と呼ばれているのです。
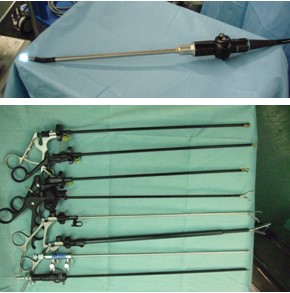
腹腔鏡手術とは
腹腔鏡手術では、腹腔鏡以外にも専用の道具を使用します。様々な用途に合わせて作られた鉗子と呼ばれる長い道具(写真下)で、これらを腹腔内に挿入するためには小さな傷さえあればよいことになります。-小さな傷でできる手術-と銘打つゆえんです。
腹腔鏡手術の誤解
一般に、「傷の大きさ = 手術の大きさ」とのイメージが強いのではないでしょうか。そうであれば意外かもしれませんが、腹腔鏡手術は小さな手術ではなく、実際には開腹手術と同じことをお腹の中で行っているのです。むしろ腹腔鏡で撮影された臓器や組織はテレビ画面上で拡大して写し出されますので、最近では精密手術としての側面にも期待されるようになってきています。
胃がん、大腸がんの手術を小さな傷で-
命を助けることが最大の目標であったがんの手術。医療の進歩により、術後のQOL(生活の質)向上もあわせて目標とすることが可能となってきました。日本では、胃がんに対する腹腔鏡下胃手術や大腸がんに対する腹腔鏡下大腸手術の施行数は年々増加しており、今後さらに腹腔鏡手術の需要が増加していくことが予想されます。
一つの傷で行う最新の腹腔鏡手術 -SILS(シルス)-
SILSとは-
腹腔鏡手術では腹腔鏡と専用の鉗子(かんし)を挿入して手術を行うため、手術の種類によって場所は異なりますが、いくつかの小さな傷がつくことになります。しかし道具の進歩と手技の向上により、一つの傷から手術を行うことも可能となってきました。SILSとはSingle Incision Laparoscopic Surgeryの頭文字をとった略語で、単創腹腔鏡手術(一つの傷の腹腔鏡手術)という意味になります。当科では2009年から胆のう摘出術にSILSを行っていますが、虫垂切除や胃部分切除などにも応用しています。
再発・転移大腸がんに対する治療
手術は肉眼で行いますので、進行がんでは十分な距離をとって切っても、目に見えないがん細胞が残ることがあります。すべてがんが切除できたとしても、がんが治癒したと判断するには少なくとも術後5年の経過観察が必要です。進行大腸がんの術後再発を見つけるために、術後3年間は3ヶ月ごとにCEA とCA19-9 という腫瘍マーカー(がんが血液中に分泌する物質)を測定し、あわせて超音波とCTの画像診断を交互に行います。4年目以降は半年ごとに腫瘍マーカー測定とCTを行います。 再発診断時に腫瘍マーカーが上昇しているのは約60%で、残り40%では上昇を認めません。また血行性転移では腫瘍マーカーが上昇しやすく、局所再発では上昇しにくい傾向があります。こうした理由から定期的な腫瘍マーカー測定とCTは非常に重要です。これらをまとめた奈良県共通の、病院と診療所(医院)との地域連携で用いられる「私のカルテ」も当センターにも用意してあります。
大腸がんは局所(リンパ節)、肝臓、肺、腹膜などに再発することが多いのですが、これらの再発・転移においても、「限局している病変は切除する」原則はあてはまります。たとえ肺や肝臓の遠隔臓器に転移をしていても、切除できれば長期生存が期待できるため、転移した病巣への治療が重要となります。そのままでは切除できない場合でも、最近の抗がん剤の進歩により手術のチャンスが生まれる場合があります。ただがんは一般に再発すると限局性が失われていることが多く、その治療には高度の専門的知識が要求されます。当科ではPET-CT検査を行って病巣が限局しているかを判断し、限局性がありそうなら積極的に手術を行います。 とりわけ肝臓への転移は、肝切除によって完治が望める場合がありますので、繰り返しあきらめない治療が必要です。腹膜播種は開腹してわかることも多いのですが、根気よく切除すると長期生存がえられる場合があるため、可及的に切除する方針です。肺転移では手術できる回数が限られているため、手術のタイミングの判断が肝要です。直腸がんの骨盤内再発(局所再発)に対する手術は技術的に大変困難で、放射線療法、化学療法に手術を組み合わせた集学的治療となります。しばしば膀胱や骨盤壁の一部を合併切除する大手術となるため、高度な技術と専門知識が要求され、手術することのできる病院は限られてきています。当院では、麻酔科を含む外科系諸科との密な連携により、骨盤内再発に対する切除手術を行います。うまく切除できた場合には長期生存や根治が期待できます 。
痔以外の肛門疾患
肛門管がん
肛門を締める部分にできる肛門管がんは、しばしばいぼ痔として治療されます。稀なことと、いぼ痔は出血するため生検がためらわれることがその理由です。よく診察すると通常のいぼ痔より“硬い”のが特徴です。治療方針は、粘膜からのがん(腺がん)か、皮膚からがん(扁平上皮がん)かにより決まります。腺がんなら切除が原則ですが、扁平上皮がんなら放射線と抗がん剤がよく効く場合があります。
直腸脱
肛門から直腸の粘膜と直腸壁全層が脱出する病気で、高齢の女性に多く、時に子宮や膀胱の脱出が併発していることもあります。原因は、骨盤底部の筋肉の緩みおよび直腸の仙骨への固定不良で、便秘、排便時のいきみが誘因になって起こります。治療は手術となりますが、高齢者にはおしりからの手術(ガント三輪ティールシュ法)を行っています。この方法は、まず腰椎麻下に最深部を引き出し、糸で絞りを繰り返します(ガント三輪法)。ついで伸縮するテフロンテープを肛門括約筋の周囲に巻きつけ、締り具合を調整します(ティールシュ法)。若い方には腹腔鏡手術で脱出する直腸を吊り上げて固定します(肛門の緩みはそのまま)。
直腸静脈瘤
内痔核は肛門クッションの脱出による局所の病変ですが、直腸静脈瘤は門脈圧亢進症(肝硬変など)の約10%に合併する、全身疾患の直腸肛門病変です。内視鏡検査では、直腸から肛門まで累々と怒張した静脈瘤を認めます。直腸静脈瘤を内痔核と誤って診断して手術した場合、コントロールのつかない大量出血をきたし、しばしば止血に難渋します。また初回の大量出血で死亡することもあります。しかしながら直腸静脈瘤の予防的治療はコンセンサスを得られておらず、一度出血した後か出血時の治療となります。治療手技として直接縫合(静脈瘤を連続的に縫い縮める)、ゴム輪での結紮、最近では血管造影をして止血する報告が増えていますが、標準的な治療方法は確立していません。肝機能障害、特に肝硬変末期の肛門出血の原因には、内痔核からと直腸静脈瘤からの2種類があることを念頭におき、それぞれの病態に応じた治療法を適切に選択する必要があります。
尖型コンジローマ、せんけいこんじろーま
パピローマウイルスによってできる病気です。汗もの様な小さいものから、放置するとすぐに増えてカリフラワーの様な大きなコブになってしまうので、なるべく早めに、切除や焼灼(しょうしゃく)し取り去ることが必要です。最近では軟膏による治療が可能となリました。
悪性黒色腫
黒子(ホクロ)のがんが肛門皮膚にできることがあります。完全に黒くない場合もあります。すぐに転移するので予後が悪いのですが、可能なら切除が第一選択です。
肛門皮垂、スキンタグ
肛門周囲の皮膚がたるんで少し飛び出ている状態です。多くはいぼ痔や切れ痔の元々腫れていた部分がしぼんだことによります。女性では肛門の違和感や不快感の原因となり、受診されることがあります。まず他の病気がないかを調べます。肛門皮垂が原因で下着が汚染されるようになれば、切除を検討します。
肛門掻痒症
症状は肛門がかゆくなることです。原因は大きく分けて、真菌(カビ)によるものか、刺激によるもの(便、石鹸、外用薬等)かのいずれかです。真菌の場合は抗真菌薬(水虫の薬)を、刺激の場合は炎症を抑える薬を塗ります。衣類はゆったりと風通しの良いものが良く、排便後はお湯で洗い、石鹸およびウェットティッシュは避けることです。
温水洗浄便座症候群
温水洗浄便座の過度の使用が肛門のかゆみなどを引き起こすことがあります。症状は先の肛門掻痒症と基本的に同じです。 温水洗浄便座を使う際は、できるだけ弱い勢いで、20-30秒にとどめるようにしてください。
皆様の大腸と肛門の健康にお役に立ちたく思います。
お困りの事がありましたら、石川までお気軽にお尋ねください。



