C型肝炎とはC型肝炎ウイルス(HCV)の感染により起こる肝臓の病気です。HCVに感染すると約70%の人が持続感染者となり、慢性肝炎、肝硬変、肝がんと進行する場合があります。現在日本では約100万人程度のHCV感染者がいると考えられています。その中には感染がわかっていない人やわかっていても通院されていない人が多いのが現状です。慢性肝炎、肝硬変、肝がん患者の約60%がHCV感染者であり、抗ウイルス療法が進歩した現在においても、未だに年間2万5千人が肝がんにより亡くなっているため、多くの人にC型肝炎についての正しい情報を知っていただくことが大切です。
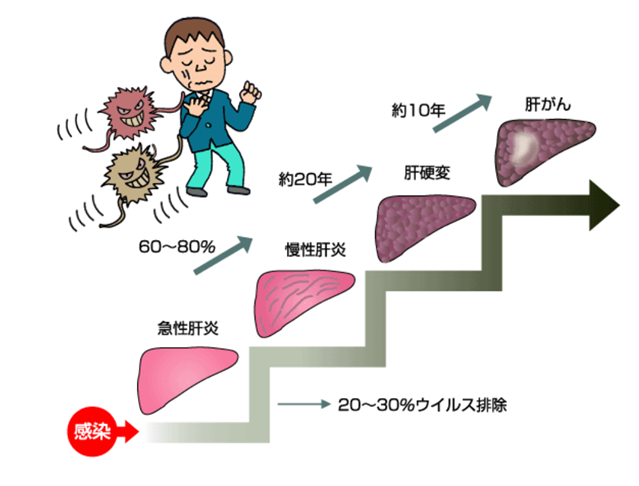
肝臓は「沈黙の臓器」ともいわれ、肝炎になっても自覚症状はほとんどありません。そのため、気づかないままおよそ 20~30年で肝がんへと病気が進んでいきます。進むスピードは個人差があり、60歳をこえると肝がんになる確率が高くなります。病気が進むと治療も難しくなります。早めに検査をして、感染していないか確認しましょう。
HCVは感染者の血液を介して感染します。感染経路としては、下図のような原因が考えられています。一方、常識的な社会生活のうえで、他人の血液に直接触れることが無ければ、家庭や集団生活での感染のおそれはほとんどありませんし、握手や抱擁、食器の共用や入浴での感染はありません。 したがって、決してHCV感染を理由に差別されるなどの不利益があってはいけません。
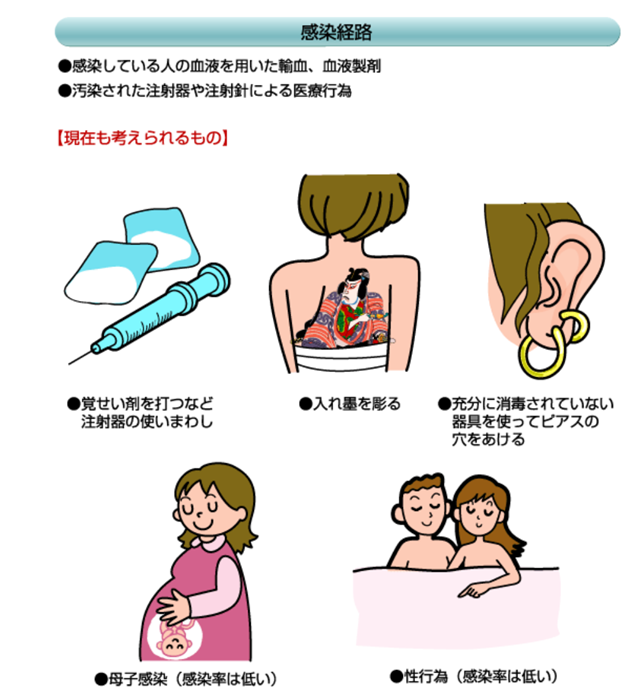
HCV感染予防のためのワクチンはできていません。感染予防のためには他人の血液に触れないことが大切です。現在使われている輸血用の血液や血液製剤は、高い精度の検査がおこなわれているため、まず感染はおこりませんが、1992年以前の輸血、1994年以前のフィブリノゲン製剤、1988年以前の血液凝固因子製剤には、ウイルスのチェックが不十分だった可能性があります。
症状と経過
1)C型肝炎の症状
肝臓は「沈黙の臓器」とか「忍耐の臓器」などと言われますが、C型肝炎も慢性肝炎の段階ではほとんどの場合、自覚症状がありません。自覚症状と言っても、何となく体がだるいとか、疲れやすいとか、食欲がわかないといった症状など、ほかの病気でみられる症状であることも多くあります。また、自覚症状がないまま肝硬変に進行した患者さん、肝がんができても症状がでない患者さんもたくさんいらっしゃいます。血液検査を受けて初めてC型肝炎にかかっていることが判明することや、すでに肝硬変になってしまってからわかることも多々ありますから、健康診断などの機会に少なくとも一回は肝炎ウイルス検査をすることが重要です。
慢性肝炎が肝硬変まで進行すると、手掌紅斑と言って手のひらが赤くなってきたり、からだが黄色くなる黄疸という症状が出現したり、むくみが出たり、おなかに水がたまる腹水によって妊婦さんのようにお腹が膨らんだりすることがあります。さらに鼻血などが出やすくなったり、出血が止まりにくくなったりする症状がみられることがあります。
また、肝がんを合併しても初期にはほとんど症状はありません。しかし多くの人は、肝硬変を合併していることから肝硬変の症状がみられることがあります。さらに肝がんが進行すると腹痛や発熱などの症状がみられることがあります。
2)C型肝炎の経過
HCVは血液を介して感染し、2~14週間の潜伏期間を経て急性肝炎を起こすことがありますが比較的まれです。多くは感染しても自覚症状がない、「不顕性感染」ですが、60~80%の人ではウイルスが自然に排除されることなく、慢性化し、「慢性肝炎」になると言われています。慢性肝炎の患者さんのうち、30~40%の方が約20年の経過で「肝硬変」に進行します。さらに肝硬変の患者さんでは、年率約7%の頻度で肝がんが合併すると言われています。また、肝硬変は食道静脈瘤を合併することも多く、破裂すると命にかかわることもあります。肝硬変や肝がんが末期状態に進行しますと肝不全状態となり、黄疸や腹水貯留、意識障害が進行していきます。肝硬変のうち肝臓の働きが保たれて合併症に乏しい軽度なものを「代償性肝硬変」、より進行し様々な合併症を伴うものを「非代償性肝硬変」といいます。
検査
C型肝炎ウイルスに感染しているかどうかを調べる検査がHCV抗体検査です。この検査は血液を数mlとるだけで済む簡単な検査です。健康診断で実施している場合もありますので、一度検診結果を確認してみることをお勧めします。もしこれまでに、検査をおこなったことがなければ、一生に一度は検査をすることが必要です。とくに、1992年以前に大きな手術や輸血を受けた方、1994年以前にフィブリノゲン製剤、1988年以前に血液凝固因子製剤を使用された方、ご家族にHCV陽性者がいる方には、ぜひ検査をお勧めします。
HCV抗体陽性の場合、C型肝炎ウイルスに一度は感染したことを意味しますが、現在も持続感染をしている人と、治癒をしてウイルスのいない人が含まれます。そこで、次に精密検査として、HCV核酸増幅検査(HCV-RNA定量検査)という、血液中にC型肝炎ウイルス遺伝子があるかどうかを調べる検査をおこないます。これが陽性ですと現在C型肝炎ウイルスに感染していることを意味します。さらに、C型肝炎ウイルスの型を調べるセログループあるいはゲノタイプを測定し、これらを組み合わせて治療方法の選択や治療効果の予測をします。HCV感染後自然に排除された方や抗ウイルス治療で治癒した方ではHCV核酸増幅検査は陰性となりますが、HCV抗体検査は長期間にわたって陽性が持続します。
現在の肝臓の炎症の程度をみるのがAST(GOT)値やALT(GPT)値です。高値が持続していると肝臓の炎症が強く、肝炎が進行しやすいと言えますが、 低くても病気が進行していないわけではありません。また、肝炎の進行度、すなわち慢性肝炎から肝硬変へどの程度進行しているかを把握することが非常に重要です。これには肝臓でつくられるアルブミンや、血液を固まらせる働きをもつプロトロンビンという蛋白の量を、「血清アルブミン値」や「プロトロンビン活性値(または国際標準値)」などを参考にして総合的に判定します。また、肝臓病の進行や線維化で少なくなることが知られている血小板数を測定します。このほか、肝臓の線維化は、ヒアルロン酸やIV型コラーゲン、M2BPGiなどの線維化マーカーと言われる血液検査や、FIB-4インデックスなどの血液検査から計算する方法、ファイブロスキャンなどの機器で直接、肝臓の硬さ(肝硬度)を測定することにより進展を予測できます。
肝臓の状態や肝がんの合併を知るためには腹部超音波検査(腹部エコー検査)やコンピューター断層撮影(CT)、核磁気共鳴画像法(MRI)などの画像検査をおこないます。また、造影剤という薬を静脈注射しながら写真を撮影することがあります。これは造影剤を使ったほうが、より精密に肝がんを見つけることができるためです。また、肝臓の状態を直接観察するために、腹腔鏡という特殊なカメラで肝臓を観察することもあります。さらに、おなかに針を刺し、直接、肝臓の組織・細胞の一部をとって顕微鏡で観察する「肝生検」によって、詳しく肝臓の状態や線維化の程度を評価することもあります。 また、肝臓病では、肝がんの早期発見に努めることが重要です。画像検査のほかに、肝がんで特徴的に高くなる、AFP、AFP-L3分画比、 PIVKA-IIなど「腫瘍マーカー」を測定します。これは血液で測定しますので、通常の血液検査のときにおこないますが、腫瘍マーカーだけで、肝がんの早期発見ができるわけではありませんので、複数の検査を組み合わせることが重要です。
治療
日本肝臓学会により医師向けにC型肝炎治療ガイドラインが作成されています。 C型慢性肝炎に対するもっとも根本的な治療は、HCVを体内から排除することです。以前はインターフェロンを用いた治療がおこなわれていましたが、現在はほとんどの方がインターフェロンフリーの飲み薬での治療を受けています。また、2019年2月より重度の非代償性肝硬変の方でも内服可能な薬が登場しました。抗ウイルス薬は非常に高価ですが、肝がんの合併がない方は医療費助成を受けることが可能なため、自己負担は少額で済みます。
1)インターフェロンを基本にした治療
1992年以降、わが国ではインターフェロンという注射薬を基本にした治療がおこなわれ、リバビリンという飲み薬の併用、ペグインターフェロンという週1回の注射ですむ薬剤も開発されました。しかしインターフェロン治療は効果が不十分で副作用も多く、新しい治療が望まれていました。その後、インターフェロンに加え、C型肝炎ウイルスに直接作用する薬剤(直接作用型抗ウイルス薬、DAA)をペグインターフェロン、リバビリンと併用する3剤療法がおこなわれ、治療効果が格段に高まりましたが、現在ではDAAだけのインターフェロンフリー治療が中心となり、インターフェロン治療はほとんどおこなわれなくなりました。
2)飲み薬だけの「インターフェロンフリー」の治療
わが国では2014年9月から、インターフェロンを使わない、飲み薬だけの治療「インターフェロンフリー」治療が始まり、C型肝炎の抗ウイルス治療の主流となっています。2023年現在、ソホスブビル・レジパスビル配合錠(ハーボニー)による治療(12週)、グレカプレビル・ピブレンタスビル配合錠(マヴィレット)による治療(8週または12週)、ソホスブビル・ベルパタスビル配合錠(エプクルーサ)による治療(慢性肝炎・代償性肝硬変・非代償性肝硬変に対して12週、再治療に対してリバビリンと併用で24週)が、ウイルスの型や肝炎の進行度、過去の治療歴の有無などを元に選択して投与されています。これにより、慢性肝炎から代償性肝硬変までの初回治療の場合95%以上、非代償性肝硬変でも9割程度の方でウイルスを体内からなくすことが可能となっています。しかも、インターフェロンのような副作用が少なく、これまでさまざまの合併症でインターフェロンが使えなかった患者さんでも短期間で安全に治療ができるようになりました。それでも、それぞれの薬剤には特徴があり、合併する病気のために使えない薬や一緒に飲めない薬がありますので、どの治療法を選ぶかは患者さんの状態に合わせて肝臓専門の先生と良く相談することが重要です。また、過去にインターフェロンフリー治療を受けていてウイルス排除に至らなかった方は薬剤が効かなくなっている「薬剤耐性」ウイルスをお持ちの可能性がありますので、肝臓専門医と相談して次の治療(再治療)を決める必要があります。このための肝疾患診療連携拠点病院を中心とした研究プロジェクトも進んでいます。
<出典:肝炎情報センター2024年6月>
リンク:日本肝臓学会編「C型肝炎ガイドライン」



